Você já notou o aparecimento de manchas acastanhadas no rosto, talvez na testa, bochechas ou acima do lábio?
Se sim, você pode estar familiarizada com o MELASMA, uma condição de pele bastante comum, especialmente entre as mulheres.

Embora essas manchas não representem um risco à saúde física, sabemos que elas podem mexer com a nossa autoestima e bem-estar.
A boa notícia é que, com informação de qualidade e os cuidados certos, é possível CONTROLAR o melasma e se sentir mais confiante com a sua pele.
Prepare-se para descobrir o que exatamente é o melasma, porque ele aparece, quem tem mais chances de desenvolvê-lo, como os dermatologistas fazem o diagnóstico e, o mais importante, quais são as estratégias de tratamento mais eficazes e seguras disponíveis hoje.
Vamos juntos desvendar os segredos do melasma e aprender a cuidar da sua pele com carinho e conhecimento!
E lembre-se, a jornada para uma pele saudável começa com o acompanhamento de um especialista, como a Dra. Sirenice Silveira, dermatologista dedicada ao cuidado da pele em Juiz de Fora.
1: O Que Exatamente é o Melasma? Um Raio-X da Condição
Imagine olhar no espelho e perceber manchas acastanhadas que não estavam lá antes.
Essas são as marcas típicas do melasma.
Mas o que elas significam exatamente?
Identificando as Manchas: Como o Melasma se Apresenta?
O melasma se manifesta na pele de forma bem característica.
As lesões são descritas como manchas planas, não palpáveis, que podem ser pequenas ou grandes, confluentes em várias partes do rosto, pescoço, colo e braços.
Isso significa que você não sente um relevo ao passar a mão sobre a área afetada; a diferença é apenas na cor.
A coloração é o ponto mais marcante: varia do marrom claro ao marrom bem escuro, e às vezes pode ter até um tom acinzentado, dependendo da profundidade do pigmento na pele (vamos falar mais sobre isso adiante!).
As bordas dessas manchas costumam ser irregulares, como um mapa desenhado na pele, e não um círculo perfeito.
Outro ponto importante é que o melasma, em si, não causa sintomas como coceira, dor ou ardência.
A principal preocupação associada a ele é mesmo a questão estética e o impacto que pode ter na forma como nos vemos.
Onde o Melasma Gosta de Aparecer?
Embora possa surgir em outras áreas, o melasma tem uma predileção clara pelo rosto, seguindo alguns padrões de distribuição bem definidos.
Conhecê-los ajuda no diagnóstico:
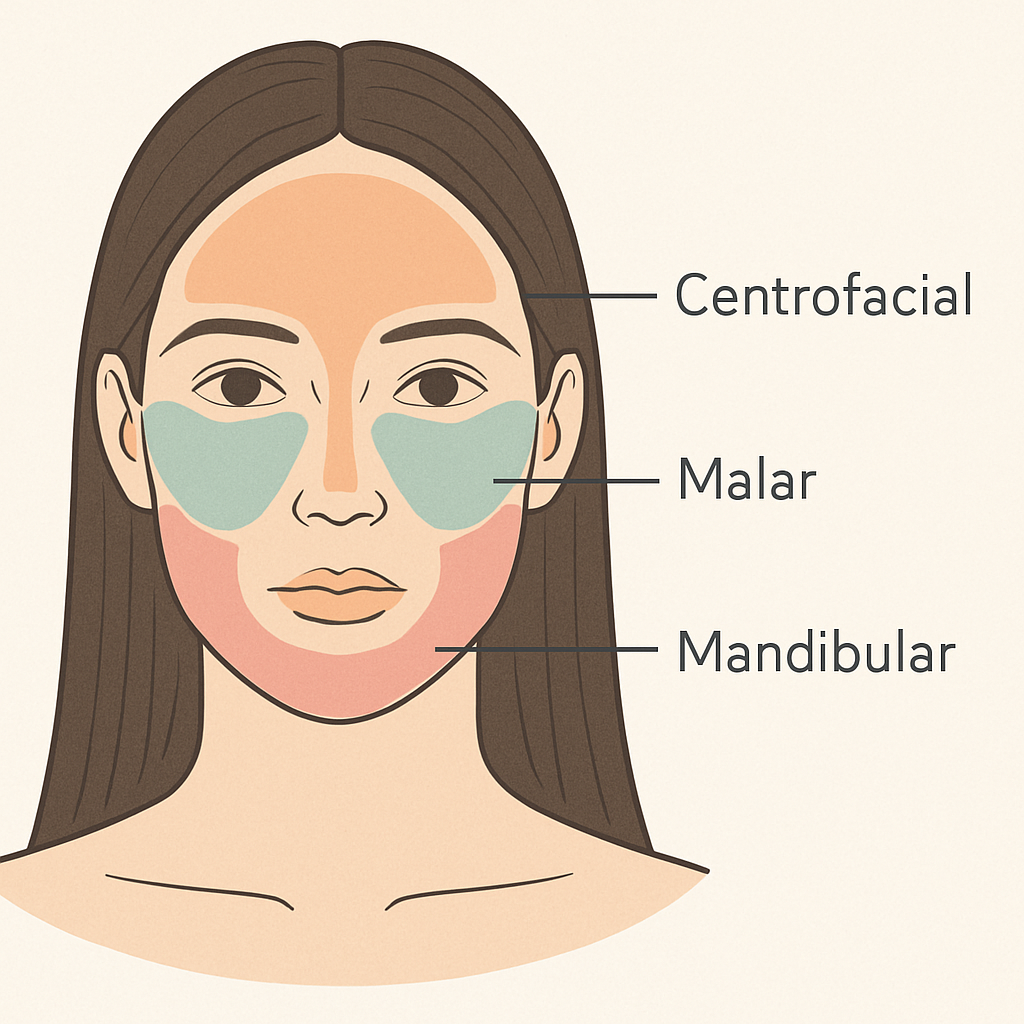
- Padrão Centrofacial: Este é o tipo mais comum de longe! As manchas aparecem bem no centro do rosto, afetando a testa, as bochechas (maçãs do rosto), o nariz, a pele acima do lábio superior (o famoso “buço”) e o queixo. É como se uma “máscara” se formasse nessas áreas centrais.
- Padrão Malar: Aqui, as manchas se concentram principalmente na região das bochechas e sobre o nariz, lembrando um pouco o formato das asas de uma borboleta.
- Padrão Mandibular: Como o nome sugere, neste padrão as manchas se localizam ao longo da linha da mandíbula, na parte inferior do rosto.
Embora muito mais raro, o melasma pode, ocasionalmente, aparecer em áreas fora do rosto (extrafaciais).
Os locais mais citados são os pescoço, colo e braços.
Isso geralmente acontece em pessoas que se expõem muito ao sol nessas regiões ou que têm melasma facial muito intenso.
Entender como o melasma se apresenta e onde ele costuma surgir são os primeiros passos para reconhecê-lo.
No próximo tópico, vamos descobrir quem são as pessoas mais propensas a desenvolver essas manchas.
2: Quem Tem Mais Chance de Desenvolver Melasma?
Agora que já sabemos como o melasma se apresenta e onde ele costuma aparecer, uma pergunta natural surge: será que qualquer pessoa pode ter melasma?
Ou existem fatores que tornam algumas pessoas mais suscetíveis?
Fatores que Aumentam a Predisposição
Sim, existem alguns fatores bem estabelecidos que aumentam a probabilidade de uma pessoa desenvolver melasma.
Vamos conhecer os principais:
- SER MULHER: Este é um dos fatores mais marcantes. O melasma é muito mais frequente em mulheres do que em homens. Embora homens também possam ter, a condição afeta predominantemente o público feminino, muito provavelmente pela influência dos hormônios femininos, como veremos a seguir.
- TOM DE PELE: Pessoas com tons de pele naturalmente mais escuros têm uma chance maior de desenvolver melasma. Na dermatologia, classificamos os tons de pele usando a escala de Fototipos de Fitzpatrick, que vai do I (pele muito clara, que sempre queima e nunca bronzeia) ao VI (pele negra, que raramente queima). O melasma é significativamente mais comum nos fototipos III a VI, que incluem pessoas morenas claras, morenas escuras e negras. Isso acontece porque essas peles já têm melanócitos (as células produtoras de pigmento) mais ativos.
- INFLUÊNCIAS HORMONAIS: Os hormônios, especialmente os femininos (estrogênio e progesterona), desempenham um papel crucial. Não é à toa que o melasma frequentemente aparece ou piora em situações de flutuação hormonal, como:
- GRAVIDEZ: O melasma que surge durante a gestação é tão comum que ganhou o apelido de “cloasma” ou “máscara da gravidez”. As alterações hormonais intensas desse período são um gatilho importante.
- USO DE CONTRACEPTIVOS ORAIS: Pílulas anticoncepcionais que contêm estrogênio e progesterona também são um fator de risco conhecido para o desenvolvimento ou piora do melasma.
- TERAPIA DE REPOSIÇÃO HORMONAL (TRH): Mulheres que fazem TRH na menopausa também podem notar o surgimento ou intensificação das manchas.
- GENÉTICA: Se sua mãe, irmã ou outra parente próxima tem melasma, suas chances de também desenvolver a condição são maiores. A predisposição genética é um fator real, indicando que algumas famílias têm uma tendência herdada a ter melanócitos mais sensíveis aos gatilhos do melasma.
- EXPOSIÇÃO SOLAR (UV E LUZ VISÍVEL): Este é, sem dúvida, um dos fatores desencadeantes e agravantes mais importantes. A radiação ultravioleta (UV) do sol estimula diretamente os melanócitos a produzirem mais melanina. Mas atenção: não é só o sol! Estudos mais recentes mostram que a luz visível (aquela que enxergamos, vinda do sol, mas também de lâmpadas, telas de computador, celulares e tablets) também pode piorar o melasma, especialmente em pessoas com fototipos mais altos. Por isso, a proteção contra a luz visível também é fundamental.
Entender esses fatores de risco nos ajuda a compreender por que o melasma aparece e reforça a importância de medidas preventivas, como a proteção solar rigorosa, que discutiremos em detalhes mais adiante.
No próximo capítulo, vamos investigar o que acontece dentro da nossa pele para que essas manchas se formem.
3: Por Dentro da Pele: Por Que o Melasma Surge?
Já entendemos como o melasma se manifesta e quem tem mais propensão a ele.
Mas o que realmente acontece sob a superfície da nossa pele para que essas manchas escuras apareçam?
A dermatologia, com base em estudos nos ajuda a desvendar esse processo complexo.
Os Culpados por Trás das Manchas
No centro de tudo estão os melanócitos, as células especializadas da nossa pele responsáveis pela produção de melanina, o pigmento que dá cor à pele, aos cabelos e aos olhos.
Em condições normais, os melanócitos produzem melanina de forma equilibrada, protegendo-nos dos danos solares e definindo nosso tom de pele.
No melasma, no entanto, esses melanócitos se tornam hiperativos ou hiperfuncionais nas áreas afetadas.
É como se eles recebessem um sinal para trabalhar em excesso, produzindo muito mais melanina do que o normal.
Microscopicamente, esses melanócitos nas áreas de melasma parecem maiorese mais ativos (com mais melanina).
Esse excesso de pigmento é então transferido para as células vizinhas da epiderme (os queratinócitos) e, em alguns casos, acaba “caindo” para a derme (a camada mais profunda da pele), o que explica os diferentes tipos de melasma que veremos adiante.
Mas o que faz esses melanócitos ficarem tão “animados”?
Vários fatores atuam como gatilhos ou estimulantes:
- RADIAÇÃO ULTRAVIOLETA (UV): O sol é, sem dúvida, o principal maestro dessa orquestra desregulada. A exposição à radiação UV (tanto UVA quanto UVB) é um estímulo potentíssimo para os melanócitos produzirem mais melanina. Mesmo exposições curtas e repetidas podem desencadear ou piorar o melasma. É por isso que as manchas costumam ser mais evidentes no verão ou após férias na praia.
- LUZ VISÍVEL: Por muito tempo, achávamos que apenas a radiação UV era a vilã. No entanto, pesquisas mais recentes mostram que a luz visível – a luz que conseguimos enxergar, emitida pelo sol, mas também por lâmpadas, telas de computadores, smartphones e outros dispositivos – também tem um papel importante, especialmente em pessoas com pele mais escura. Ela também pode estimular a produção de melanina e contribuir para a persistência do melasma.
- HORMÔNIOS (ESTROGÊNIO E PROGESTERONA): Como vimos na seção anterior, os hormônios femininos são grandes influenciadores. Acredita-se que o estrogênio e a progesterona possam estimular diretamente os melanócitos, aumentando sua atividade e produção de pigmento. Isso explica a forte associação do melasma com a gravidez, o uso de pílulas anticoncepcionais e a terapia de reposição hormonal.
- FATORES VASCULARES: Uma área de pesquisa mais recente sugere que os vasos sanguíneos também podem estar envolvidos. Observou-se que, nas áreas com melasma, frequentemente há um aumento na quantidade e no tamanho dos pequenos vasos sanguíneos da pele. Esses vasos podem liberar substâncias que estimulam os melanócitos. Isso ajuda a explicar por que alguns tratamentos que atuam nos vasos podem ter efeito no melasma.
- PREDISPOSIÇÃO GENÉTICA: A genética fornece a “base” sobre a qual os outros fatores atuam. Ter genes que tornam seus melanócitos mais sensíveis aos estímulos hormonais ou à radiação UV aumenta significativamente a chance de desenvolver melasma quando exposto a esses gatilhos.
É a combinação desses fatores – uma base genética favorável, a influência hormonal e, principalmente, a exposição à luz (UV e visível) – que leva ao desenvolvimento e à persistência das manchas de melasma.
Entender essa complexa interação é fundamental para direcionar o tratamento e a prevenção de forma eficaz.
4: Nem Todo Melasma é Igual: Conhecendo os Tipos
Você sabia que o melasma pode se apresentar de maneiras ligeiramente diferentes, dependendo de quão profundo o excesso de pigmento (melanina) está na sua pele?
Essa profundidade não só influencia a tonalidade da mancha, mas também como ela responderá aos tratamentos.
Entender essa classificação é muito útil para o dermatologista planejar a melhor abordagem terapêutica.
A Profundidade da Mancha Importa
Como vimos, no melasma, os melanócitos produzem melanina em excesso.
Esse pigmento pode se acumular principalmente na camada mais superficial da pele, a epiderme, ou pode “cair” para a camada intermediária, a derme.
Muitas vezes, acontece uma combinação das duas coisas.
Com base nessa avaliação (e nas características clínicas), o melasma é classicamente dividido em tipos:
- MELASMA EPIDÉRMICO: O excesso de melanina está concentrado na epiderme. Este tipo geralmente apresenta uma cor marrom mais viva e tende a responder melhor e mais rapidamente aos tratamentos clareadores tópicos (cremes e ácidos).
- MELASMA DÉRMICO: Aqui, o pigmento extra se depositou principalmente na derme, muitas vezes dentro de células chamadas melanófagos (células de defesa que “engoliram” a melanina). Clinicamente, a cor tende a ser um marrom-acinzentado ou até azulado. Este tipo é considerado mais desafiador de tratar, pois os cremes tópicos têm dificuldade em alcançar o pigmento na derme. Os tratamentos podem precisar ser mais longos ou envolver procedimentos.
- MELASMA MISTO: Como o nome indica, é uma combinação dos dois tipos anteriores, com excesso de pigmento tanto na epiderme quanto na derme. Este é o tipo mais comum na prática clínica. A resposta ao tratamento pode ser variável.
- MELASMA INDETERMINADO: Em pessoas com pele muito escura (fototipos V e VI), pode não ser possível diferenciar os tipos, pois a própria pele já tem muita melanina. Nesses casos, a classificação pode ser considerada indeterminada, e o dermatologista se baseará mais nas características clínicas e na resposta aos tratamentos.
Saber o tipo de melasma ajuda o médico a ter uma ideia da provável resposta aos tratamentos e a definir as expectativas junto com o paciente.
Independentemente do tipo, a abordagem sempre começará com a proteção solar rigorosa, como veremos mais adiante.
5: Como o Dermatologista Descobre se é Melasma?
Identificar corretamente o melasma é o primeiro passo crucial para um tratamento eficaz.
Afinal, como vimos, existem outras condições que também causam manchas na pele. Então, como o dermatologista chega ao diagnóstico preciso de melasma?
O processo envolve uma combinação de observação cuidadosa, conversa com o paciente e, às vezes, o uso de ferramentas específicas.
O Diagnóstico Preciso
Normalmente, o diagnóstico do melasma é clínico, ou seja, baseado no que o médico observa e na história que o paciente conta. Aqui estão os passos principais:
- EXAME CLÍNICO DETALHADO: O dermatologista examinará cuidadosamente as manchas na sua pele. Ele observará:
- Aparência: A cor (geralmente acastanhada), o formato (bordas irregulares) e a textura (plana, sem relevo) das manchas.
- Localização: O padrão de distribuição das manchas no rosto (centrofacial, malar, mandibular) ou em áreas extrafaciais, como discutido na Seção 1.
- Presença de Outros Sinais: O médico também verificará se há sinais de inflamação, descamação ou outras alterações que possam sugerir outra condição.
- HISTÓRICO DA PACIENTE (ANAMNESE): Uma boa conversa é fundamental. O dermatologista fará perguntas importantes para entender o contexto do aparecimento das manchas:
- Quando surgiram? Foi durante a gravidez, após iniciar um anticoncepcional, depois de muita exposição solar?
- Houve piora recente? Associada a quê?
- Uso de medicamentos: Quaisquer medicamentos orais ou tópicos, incluindo contraceptivos e terapias hormonais.
- Histórico de exposição solar: Hábitos de proteção solar, bronzeamento artificial, profissão que exige exposição ao sol.
- Histórico familiar: Alguém mais na família tem ou teve melasma?
- Cosméticos e produtos para a pele: Uso de produtos que possam ter causado irritação ou reação.
- Doenças prévias: Alguma outra condição de pele ou doença sistêmica?
- BIÓPSIA (RARAMENTE NECESSÁRIA): Na grande maioria dos casos, o histórico, o exame clínico são suficientes para confirmar o diagnóstico de melasma. No entanto, em situações raras onde há dúvida diagnóstica – por exemplo, se a mancha tiver uma aparência atípica ou se houver suspeita de outra condição mais séria – o dermatologista pode optar por realizar uma biópsia. Isso envolve a retirada de um pequeno fragmento de pele da área afetada para análise microscópica no laboratório. A biópsia pode ajudar a confirmar o aumento de melanina na epiderme e/ou derme e a presença de melanófagos na derme, características do melasma, além de descartar outras doenças.
Com base na combinação dessas informações, o dermatologista consegue, na maioria das vezes, diagnosticar o melasma com segurança e, a partir daí, discutir as melhores opções de tratamento para cada caso específico.

6: Cuidado para Não Confundir! Outras Manchas Parecidas
Quando manchas escuras aparecem no rosto, é natural pensar logo em melasma, especialmente se você se encaixa nos fatores de risco que discutimos.
No entanto, o mundo da dermatologia é vasto, e existem outras condições que também podem causar hiperpigmentação (escurecimento da pele) com aparência semelhante.
Diferenciar o melasma dessas outras condições é fundamental, pois o tratamento pode ser bem diferente para cada uma delas.
Vamos simplificar aqui as principais condições que podem ser confundidas com o melasma.
O Diagnóstico Diferencial Simplificado
Por que é tão importante não confundir?
Porque usar o tratamento errado pode não apenas ser ineficaz, mas em alguns casos, pode até piorar a condição original ou causar efeitos colaterais indesejados.
O dermatologista é o profissional capacitado para fazer essa distinção, mas conhecer as possibilidades ajuda você a entender melhor o processo.
Aqui estão algumas das condições mais comuns que entram no diagnóstico diferencial do Melasma.
- Hiperpigmentação Pós-Inflamatória (HPI): Esta é, talvez, a condição mais frequentemente confundida com o melasma, e é extremamente comum, especialmente em peles mais escuras. A HPI são manchas escuras (marrons, acinzentadas ou até arroxeadas) que surgem exatamente no local onde houve uma inflamação ou lesão anterior na pele. Pense em espinhas que deixaram marcas escuras, manchas após uma picada de inseto, uma queimadura, uma dermatite (alergia) ou até mesmo após procedimentos estéticos como peelings ou lasers mal indicados. A chave aqui é a história prévia de inflamação naquele local. A cor pode ser semelhante ao melasma, mas a causa é diferente (a inflamação estimula a produção de pigmento ou faz o pigmento “cair” para a derme).
- Lentigos Solares: Popularmente conhecidas como “manchas senis” ou “manchas de sol”, são pequenas manchas acastanhadas, geralmente bem delimitadas (com bordas mais definidas que o melasma), que aparecem em áreas cronicamente expostas ao sol, como rosto, dorso das mãos, braços e colo. Elas são resultado do dano solar acumulado ao longo dos anos e são mais comuns em pessoas mais velhas, embora possam surgir mais cedo em quem se expõe muito ao sol sem proteção. Diferente do melasma, não têm relação direta com hormônios.
- Líquen Plano Pigmentoso (LPP): É uma condição inflamatória que causa manchas acastanhadas ou acinzentadas, principalmente no rosto, pescoço e áreas de dobras (como axilas). Às vezes, pode haver uma fase inflamatória inicial com um pouco de vermelhidão ou coceira, mas muitas vezes só as manchas são visíveis. A distribuição e a cor podem lembrar o melasma, mas a causa é uma inflamação específica na junção da epiderme com a derme. O LPP pode coexistir com o líquen plano clássico em outras áreas do corpo.
- Reações a Medicamentos (Farmacodermia Pigmentar): Alguns medicamentos, quando tomados por via oral ou aplicados na pele, podem causar hiperpigmentação como efeito colateral. As manchas podem ter cores e padrões variados (acinzentadas, azuladas, acastanhadas) e a localização depende do medicamento. Exemplos incluem alguns antibióticos (como minociclina), antimaláricos, quimioterápicos e metais pesados. É crucial informar ao médico todos os medicamentos em uso.
- Dermatite de Contato Pigmentada: Ocorre quando a pele reage a alguma substância com a qual entra em contato (cosméticos, perfumes, tinturas de cabelo, produtos de limpeza), resultando em manchas escuras após uma fase inflamatória inicial (que pode ser leve e passar despercebida). A localização das manchas geralmente corresponde à área de contato com a substância.
- Ocronose Exógena: É uma complicação rara, mas importante, do uso prolongado e inadequado de hidroquinona (um clareador comum para melasma). Causa um escurecimento paradoxal da pele, com manchas azul-acinzentadas ou preto-azuladas, geralmente nas áreas onde a hidroquinona foi aplicada. Por isso, o uso de hidroquinona deve ser sempre supervisionado por um dermatologista.
O dermatologista usará a história clínica, as características das manchas, a localização e, se necessário, biópsia para diferenciar o melasma dessas outras condições e indicar o tratamento mais adequado para o seu caso específico.
7: Tratando o Melasma: Um Guia Completo
Chegamos à parte que muitas pessoas esperam ansiosamente: o tratamento do melasma!
Depois de entender o que é, porque surge e como é diagnosticado, é hora de conhecer as estratégias disponíveis para clarear as manchas e manter a pele mais uniforme.
É fundamental lembrar que o melasma é uma condição CRÔNICA, o que significa que o tratamento visa o CONTROLE e a melhora, mas a tendência às manchas pode persistir, exigindo cuidados contínuos.
Temos um panorama completo das opções terapêuticas, e vamos detalhá-las aqui, começando pelo pilar mais importante de todos.
É fundamental entender que o tratamento do melasma é altamente individualizado.
O que funciona para uma pessoa pode não ser o ideal para outra, e é por isso que o acompanhamento dermatológico é insubstituível.
A Dra. Sirenice Silveira, com sua vasta experiência em Juiz de Fora, desenvolve planos de tratamento personalizados, combinando as melhores evidências científicas com as necessidades e características de cada paciente.
O Pilar Fundamental: Proteção Solar Rigorosa!
Se houvesse apenas uma recomendação para quem tem melasma, seria esta: proteção solar, proteção solar e mais proteção solar!
Nenhum tratamento clareador será verdadeiramente eficaz se a pele não estiver rigorosamente protegida da radiação UV e da luz visível.
A exposição, mesmo que mínima, pode reativar os melanócitos e colocar todo o esforço do tratamento a perder.
Proteger-se do sol não é apenas usar protetor na praia ou na piscina; para quem tem melasma, precisa ser um HÁBITO DIÁRIO E INEGOCIÁVEL.
Aqui estão as recomendações essenciais, baseadas nas diretrizes dermatológicas:
- USO DIÁRIO E CONTÍNUO: Aplique o protetor solar todos os dias, sem exceção, mesmo em dias nublados, chuvosos ou se for passar a maior parte do tempo em ambientes fechados (lembre-se da luz visível das janelas e lâmpadas!).
- FPS ALTO: Escolha um protetor solar com Fator de Proteção Solar (FPS) de, no mínimo, 30, mas o ideal é FPS 50 ou superior.
- AMPLO ESPECTRO: Certifique-se de que o protetor oferece proteção contra os raios UVA e UVB. Essa informação geralmente está destacada na embalagem.
- PROTEÇÃO CONTRA LUZ VISÍVEL (PROTETORES COM COR): Para uma proteção ainda mais completa contra o melasma, os dermatologistas recomendam fortemente o uso de protetores solares com cor (pigmentados). Eles contêm óxidos de ferro e/ou dióxido de titânio que formam uma barreira física que ajuda a bloquear a luz visível, algo que os protetores sem cor não fazem tão eficientemente.
- QUANTIDADE GENEROSA E REAPLICAÇÃO: Aplique uma camada generosa de protetor em todas as áreas expostas. A regra geral para o rosto é cerca de uma colher de chá. E não se esqueça de reaplicar a cada 2 ou 3 horas, ou até mais frequentemente se você suar muito, nadar ou se secar com a toalha.
- BARREIRAS FÍSICAS: Complemente a proteção do filtro solar com barreiras físicas: use chapéus de abas largas, óculos de sol com proteção UV e, se possível, roupas com tecido que ofereça proteção contra os raios ultravioleta (procure por FPU – Fator de Proteção Ultravioleta – na etiqueta).
- EVITAR HORÁRIOS DE PICO: Tente evitar a exposição solar direta nos horários em que a radiação UV é mais intensa, geralmente entre 10h e 16h.
- NÃO SE ENGANE COM O BRONZEADO: Evite o bronzeamento, seja ele natural ou artificial (câmaras de bronzeamento são proibidas em muitos lugares, mas não custa lembrar que poderiam piorar o melasma). O bronzeado é um sinal de que a pele foi agredida pelo sol e está tentando se defender, produzindo mais melanina – exatamente o que queremos evitar no melasma.
Lembre-se: a proteção solar é a base sobre a qual todos os outros tratamentos serão construídos.
Sem ela, a batalha contra o melasma fica muito mais difícil.
Clareadores Tópicos: Cremes e Ácidos que Ajudam
Com a proteção solar garantida, podemos introduzir os tratamentos tópicos, aplicados diretamente na pele.
O objetivo desses produtos é diminuir a produção de melanina pelos melanócitos hiperativos ou acelerar a renovação da pele para eliminar o pigmento já existente.
Temos várias opções, muitas das quais exigem prescrição e acompanhamento médico devido à sua potência e potenciais efeitos colaterais.
É importante notar que a paciência é uma virtude no tratamento do melasma. Para o melasma epidérmico (o mais superficial), geralmente são necessários pelo menos 2 meses de tratamento para começar a ver algum clareamento, e cerca de 6 meses para obter resultados satisfatórios.
O melasma dérmico ou misto pode levar ainda mais tempo.
Vamos conhecer os principais ativos clareadores:
- Inibidor da tirosinase: Considerada por muito tempo o “padrão-ouro” para o tratamento do melasma, a hidroquinona age inibindo uma enzima chave na produção de melanina (a tirosinase). Ela está disponível em concentrações que variam geralmente de 2% a 4% (concentrações mais altas exigem prescrição). Embora eficaz, a HQ requer uso cuidadoso e supervisionado, pois pode causar irritação, vermelhidão e descamação. Um efeito colateral raro, mas sério, associado ao uso prolongado e inadequado (especialmente de formulações não regulamentadas ou em concentrações muito altas) é a ocronose exógena, um escurecimento permanente da pele com tons azul-acinzentados. Por isso, o uso deve seguir estritamente a orientação médica.
- Terapia Tríplice Combinada (Fórmula de Kligman Modificada): Esta é uma das abordagens mais eficazes e frequentemente prescritas. Combina três ingredientes em um único produto:
- Inibidor da tirosinase: Para clarear.
- Um Retinoide: Para acelerar a renovação celular, ajudar na penetração da HQ e clarear a pele.
- Um Corticosteroide Tópico Suave: Para reduzir a irritação causada pela HQ e pelo retinoide. Essa combinação potente geralmente oferece resultados mais rápidos que a hidroquinona isolada, mas também exige prescrição e acompanhamento médico rigoroso devido aos potenciais efeitos colaterais dos três componentes (irritação, atrofia da pele pelo corticoide se usado por muito tempo, etc.).
- Ácido Azelaico: É um ácido derivado de grãos que também inibe a produção de melanina e tem propriedades anti-inflamatórias. Disponível em concentrações de 15% a 20% (geralmente sob prescrição), é considerado uma boa alternativa à hidroquinona, sendo muitas vezes melhor tolerado e considerado seguro para uso durante a gravidez (sempre com aval médico).
- Ácido Kójico: Derivado de cogumelos, também atua inibindo a tirosinase. É frequentemente encontrado em produtos cosméticos clareadores, geralmente em concentrações de 1% a 4%, muitas vezes combinado com outros ativos.
- Ácido Tranexâmico Tópico: Este ativo tem ganhado destaque mais recentemente. Ele parece atuar não só na via da melanina, mas também controlando a vascularização aumentada que pode existir no melasma e a inflamação. Estudos citados no Bolognia mostram benefícios com o uso tópico em concentrações de 2% a 5%.
- Retinoides: Além de serem usados na terapia tríplice, os retinoides (derivados da Vitamina A) podem ser usados isoladamente ou em combinação com outros clareadores. Eles aceleram a renovação da epiderme, ajudando a “expulsar” o pigmento mais rapidamente, e também têm um leve efeito inibidor da produção de melanina. Podem causar irritação, vermelhidão e descamação, exigindo adaptação gradual e acompanhamento.
- Outros Ativos Clareadores: Podem ser úteis como coadjuvantes no tratamento do melasma, muitas vezes encontrados em cosméticos:
- Ácido Ascórbico (Vitamina C)
- Niacinamida (Vitamina B3)
- Alfa-Arbutin
- Cisteamina
Importante: Ao usar qualquer tratamento tópico, é crucial evitar a irritação da pele. Uma pele irritada pode inflamar e, paradoxalmente, piorar a hiperpigmentação (HPI).
Por isso, siga sempre as orientações do seu dermatologista sobre como e quando aplicar os produtos, comece devagar se necessário, e use um bom hidratante para manter a barreira da pele saudável.

Tratamentos Orais: Uma Ajuda Extra?
Além dos cremes e loções aplicados na pele, em alguns casos, o dermatologista pode considerar o uso de medicamentos por via oral para ajudar no controle do melasma, especialmente em situações mais resistentes ou extensas. Uma opção que tem sido estudada:
- Antitrombolítico Originalmente usado para controlar sangramentos, , quando tomado em doses baixas, pode ajudar a clarear o melasma. Acredita-se que ele atue inibindo a produção de plasmina (uma substância que pode estimular a produção de melanina) e também diminuindo a vascularização aumentada na pele afetada. No entanto, é crucial ressaltar: não é isento de riscos. O principal deles é um aumento no risco de eventos tromboembólicos (formação de coágulos no sangue), como trombose venosa profunda ou embolia pulmonar. Por isso, este tratamento só deve ser considerado sob estrita indicação e supervisão médica, após uma avaliação cuidadosa do histórico do paciente e dos fatores de risco para trombose. Não é um tratamento de primeira linha e não é adequado para todos.
- Antioxidantes orais: não são diretamente clareadores, mas protegem o DNA as células dos danos solares.
É importante reforçar que a automedicação é perigosa. Qualquer tratamento oral para melasma deve ser discutido e prescrito por um dermatologista qualificado.
Procedimentos no Consultório: Acelerando os Resultados
Além dos tratamentos aplicados em casa, existem procedimentos realizados no consultório dermatológico que podem ajudar a acelerar o clareamento do melasma, especialmente nos casos mais resistentes ou quando se busca um resultado mais rápido. É fundamental entender que esses procedimentos são coadjuvantes, ou seja, complementam os cuidados diários (principalmente a proteção solar e os clareadores tópicos), e não os substituem. Além disso, devem ser realizados por profissionais experientes, pois, se mal indicados ou mal executados, podem até piorar o melasma.
Algumas dessas opções com seus benefícios e potenciais riscos:
- Peelings Químicos: Consistem na aplicação de substâncias ácidas na pele para promover uma esfoliação controlada, removendo as camadas mais superficiais onde o pigmento está acumulado e estimulando a renovação celular. Os agentes mais comuns mencionados para melasma incluem:
- Ácido Glicólico
- Ácido retinóico
- Ácido Salicílico:
- Outros peelings (como ácido tricloroacético e Jessner) também podem ser considerados.
Os peelings podem ser eficazes para o melasma epidérmico, mas exigem preparo da pele antes e cuidados pós-procedimento.
O risco principal é a hiperpigmentação pós-inflamatória (HPI), ou seja, a pele inflamar e manchar ainda mais, especialmente em pessoas com pele mais escura.
Por isso, a seleção do tipo de peeling, a concentração e a técnica são cruciais.
- Lasers e Fontes de Luz: Diversas tecnologias de laser e luz têm sido estudadas para o tratamento do melasma, com o objetivo de quebrar o pigmento de melanina na pele, porém ainda são tratamentos complementares com resultados variáveis, podendo levar à piora do melasma.
- Microagulhamento: o estímulo à renovação celular e de colágeno complementam os tratamentos tópicos e orais já consagrados.
Atenção Redobrada: O uso de lasers e luzes no melasma é controverso e exige extrema cautela. Enfatizamos potencial risco de piora da pigmentação (HPI) ou surgimento de manchas claras (hipopigmentação).
É altamente recomendável que o médico realize um pequeno teste em uma área escondida antes de tratar áreas extensas do rosto, para avaliar a resposta individual da pele e minimizar os riscos.
A seleção do paciente, o tipo de laser, os parâmetros utilizados e a experiência do profissional são determinantes para o sucesso e a segurança do procedimento.
Realizar procedimentos como peelings e lasers exige não apenas conhecimento técnico, mas também um profundo entendimento da pele e de como ela reage.
A Dra. Sirenice Silveira investe constantemente em atualização e tecnologia para oferecer esses tratamentos com máxima segurança e eficácia em sua clínica em Juiz de Fora, sempre priorizando a saúde e o bem-estar de seus pacientes.
Lembre-se: procedimentos são ferramentas adicionais.
A base do tratamento continua sendo a proteção solar rigorosa e o uso correto dos clareadores tópicos indicados pelo seu dermatologista.
8: Vivendo com Melasma: Dicas Práticas para o Dia a Dia
Controlar o melasma é uma jornada contínua, que vai além dos tratamentos prescritos pelo dermatologista.
Incorporar alguns hábitos e estratégias no seu dia a dia pode fazer uma grande diferença na manutenção dos resultados e na prevenção de novas manchas.
Viver bem com melasma é totalmente possível com informação e disciplina!
Estratégias para Manter as Manchas Sob Controle
Com base nas informações gerais sobre a condição e seus gatilhos podemos listar algumas dicas práticas valiosas:
- PROTEÇÃO SOLAR É INEGOCIÁVEL (SEMPRE!): Já falamos muito sobre isso, mas não custa reforçar. Faça da proteção solar o seu hábito número 1. Use protetor solar de amplo espectro, FPS alto, com cor, todos os dias, reaplicando frequentemente. Use chapéus, óculos e roupas protetoras. Evite o sol nos horários de pico. Essa é a medida mais eficaz para prevenir a piora e o surgimento de novas manchas.
- PACIÊNCIA E PERSISTÊNCIA: O tratamento do melasma leva tempo. Os resultados não aparecem da noite para o dia. É preciso ter paciência e ser persistente com a rotina de cuidados e tratamentos prescritos pelo seu dermatologista. Não desanime se o clareamento demorar alguns meses.
- MAQUIAGEM CORRETIVA (CAMUFLAGEM): A maquiagem pode ser uma grande aliada! Além de ajudar a disfarçar as manchas e melhorar a autoestima no dia a dia, as bases e corretivos com cor (especialmente aqueles com óxido de ferro na composição) oferecem uma camada extra de proteção contra a luz visível. Use-a sem medo como parte da sua rotina de proteção.
- CUIDADO COM PRODUTOS IRRITANTES: A pele com melasma pode ser mais sensível. Evite usar produtos cosméticos, sabonetes ou esfoliantes muito agressivos que possam causar irritação ou inflamação, pois isso pode piorar as manchas (lembre-se da HPI).
- SIGA AS ORIENTAÇÕES MÉDICAS: Use os cremes clareadores e outros tratamentos exatamente como prescrito pelo seu dermatologista. Não aumente a frequência ou a quantidade por conta própria, achando que isso acelerará os resultados – pode apenas aumentar a irritação. Comunique ao seu médico qualquer efeito colateral.
- ATENÇÃO AOS HORMÔNIOS (QUANDO POSSÍVEL): Se você usa contraceptivos orais ou terapia de reposição hormonal e tem melasma, converse com seu ginecologista e dermatologista sobre a possibilidade de alternativas ou ajustes, se for viável e seguro para sua saúde geral.
- NÃO SE AUTOMEDIQUE NEM BUSQUE SOLUÇÕES MILAGROSAS: Desconfie de promessas de clareamento rápido ou produtos vendidos sem orientação profissional. O tratamento do melasma deve ser individualizado e acompanhado por um dermatologista para garantir segurança e eficácia.
- CUIDE DA SAÚDE GERAL: Embora não haja uma ligação direta comprovada entre dieta específica e melasma, manter hábitos de vida saudáveis, com alimentação equilibrada e controle do estresse, contribui para a saúde da pele como um todo.
Lembre-se que o acompanhamento regular com o dermatologista é essencial para ajustar o tratamento conforme necessário e monitorar a evolução do seu melasma.
Com os cuidados certos e muita disciplina, é possível manter as manchas sob controle e a pele com uma aparência mais saudável e uniforme.

Conclusão: Sua Jornada com o Melasma
Chegamos ao final da nossa jornada pelo universo do Melasma.
Esperamos que este guia completo tenha ajudado a desmistificar essa condição tão comum e, por vezes, tão incômoda.
Como vimos, o melasma é uma condição crônica e multifatorial, influenciada pela genética, hormônios e, principalmente, pela exposição à luz solar e visível.
Ele se manifesta como manchas acastanhadas, geralmente no rosto, e embora não seja perigoso para a saúde física, pode impactar significativamente a qualidade de vida e a autoestima.
A boa notícia é que, apesar de ser crônico, o melasma tem tratamento e pode ser controlado!
A chave para o sucesso reside em uma combinação de estratégias: a proteção solar rigorosa e diária como pilar fundamental, o uso correto de clareadores tópicos prescritos, a consideração de tratamentos orais ou procedimentos em casos específicos, e a adoção de hábitos de cuidado contínuos, além da possibilidade de peelings que ajudam muto no controle como coadjuvantes.
Lembre-se que cada caso é único.
O que funciona para uma pessoa pode não funcionar da mesma forma para outra.
Por isso, a consulta com um médico dermatologista é absolutamente essencial.
A dermatologia é a especialidade médica dedicada a cuidar da saúde e beleza da sua pele, e o dermatologista é o profissional mais capacitado para diagnosticar e tratar condições como o melasma.
Ele é o profissional capacitado para fazer o diagnóstico correto, diferenciar o melasma de outras condições, identificar o seu tipo específico de melasma e indicar o plano de tratamento mais seguro e eficaz para as suas necessidades individuais.
Com 15 anos de experiência dedicada à dermatologia em Juiz de Fora, a Dra. Sirenice Silveira tem ajudado inúmeros pacientes a controlarem o melasma e recuperarem a confiança em sua pele, oferecendo um atendimento humanizado e baseado nas melhores práticas.
Não se sinta sozinha nessa jornada.
O melasma é muito comum, e com informação de qualidade, paciência, disciplina e o acompanhamento médico adequado, você pode sim controlar as manchas, melhorar a aparência da sua pele e, o mais importante, sentir-se bem e confiante!
Esperamos que este artigo seja um recurso útil no seu dia a dia. Cuide-se com carinho!
- 10 Motivos da Pele Oleosa e o Que Fazer para Cada Um Deles
- Queda de Cabelo: 9 Sinais de que é Hormonal
- Acne Hormonal: 4 Sintomas Silenciosos que o Corpo Mostra Antes das Espinhas Aparecerem
- Pele Radiante: 7 Segredos! Sua Morada, Seu Maior Tesouro!
- Urticária Aguda: Descubra os 5 Maiores Culpados por Trás das Crises
